최신 저널 NEW CONCEPT

Short cervix의 정의는 다음과 같다: (1) 임신 24주 이전에 발견된 transvaginal ultrasound(TVU) cervical length(CL) <25mm 및/또는 자궁경부 변화, (2) 임신 37주 미만(일부에서는 34주 미만)의 이전 자발적인 조산(sPTB) 병력의 존재. TVU screening은 조산 예측을 위한 CL 평가의 gold standard이다. CL은 transabdominal or translabial ultrasound로도 측정할 수 있지만 TVU가 여러 면에서 우수하다. SMFM[1], ACOG[2] 등 CL screening을 설명하는 모든 주요 지침에서는 TVU를 명확하게 권장한다. TVU CL screening은 환자가 방광을 비운 후에 수행된다. Internal os에서 external os까지의 거리를 측정하려면 caliper를 올바르게 배치하는 것이 중요하다(그림 1). 일반적으로 CL을 3회 측정한 후 mild fundal pressure 또는 Valsalva를 약 15초 동안 적용하여 funneling and/or cervical shortening을 관찰하고 일반적으로 다시 3회 더 측정한다[3].
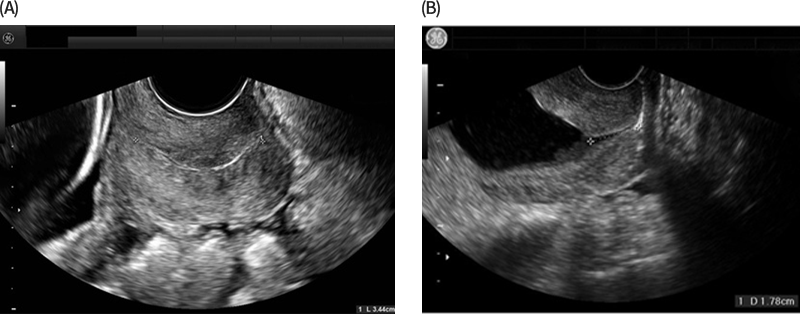
그림 1. Normal cervical length(A) and short cervix(B) as measured by transvaginal ultrasound (출처: GABBE’s Obstetrics 8th edition)
TVU screening에 적합한 그룹은 다음과 같다: (1) asymptomatic singleton pregnancies without prior sPTB, (2) asymptomatic singleton pregnancies with prior sPTB, (3) symptomatic singleton pregnancies. 쌍태임신의 경우 임신 중기의 TVU CL screening에 대해서는 명확한 기준이 정해지지는 않았지만, progesterone 등 쌍태 임신에서 조산 예방을 위한 방법들이 일부 긍정적인 효과를 보인다는 결과가 보고되면서 점점 TVU CL screening에 대해 변화된 지침이 나오고 있다[4].
Short cervix의 민감도와 양성예측도는 이전의 sPTB 병력 여부에 따라 매우 다르다. sPTB 병력이 없는 단태 임신의 경우, 임신 중기 TVU CL screening 단독으로 감지된 short cervix의 민감도는 약 15~30%이고, 양성예측도는 20~30%이다. 이는 short cervix를 가진 여성의 대다수가 임신 35주 또는 그 이후에 출산한다는 의미이다. TVU CL screening의 민감도는 쌍태임신에서도 약 30~35%이다. 그러나 short cervix의 민감도는 이전의 sPTB 병력이 있는 단태 임신에서 약 70%로 훨씬 더 높으며, 특히 TVU CL screening이 임신 16주~23주 사이에 연속적으로 수행되는 경우 더욱 그렇다[5].
자궁경부 부전(Cervical insufficiency, CI)은 위의 TVU CL screening에 더하여 산과적 병력, 신체 검진 소견 등의 요소까지 고려하여 진단하는 임신 중기의 임상적 질병이다. CI는 주로 (1) 재발성의 통증이 없는 자궁경부 개대와 (2) 비정상적인 자발적 임신 중기(임신 16~24주) 분만 병력을 특징으로 한다. (2)의 경우 임신 중기 출산의 다른 원인(예: 태반 조기 박리, 태아 사망, 또는 태아 기형 등)을 꼭 배제해야 한다. CI는 일반적으로 후향적 진단이기 때문에 임상에서는 전향적이고 보다 객관적인 진단으로 이어질 수 있는 기준을 모색해오고 있다.
CI에 대한 management는 진단 기준에 따라 history-indicated cerclage, ultrasound-indicated cerclage, 및 physical exam-indicated cerclage로 나눌 수 있다. History-indicated cerclage는 다발성 임신 중기 조산병력 여성에게만 제한되어야 하고, ultrasound-indicated cerclage의 경우 이전의 sPTB 병력이 있는 여성의 TVU CL이 짧은 경우가 일반적인 indication이 된다. Physical exam-indicated cerclage의 경우, 자궁경부가 막을 볼 수 있을 만큼 충분히 확장되었거나 막이 돌출된 경우, cerclage를 하는 것이 기술적으로 어려울 수 있으나, 일부 보고서에서는 그럼에도 불구하고 cerclage를 하는 것이 70%가 넘는 구출 확률과 35주 이전에 출산하는 비율이 40%이기 때문에 고려해야한다고 나와있다[6]. History-indicated cerclage의 경우 쌍태 임신에서는 권고되지 않지만, physical exam-indicated cerclage는 여러 진료지침에서 공통적으로 쌍태 임신의 조산 예방에 도움이 될 수 있을 것이라고 언급하고 있다.
그 외에 CI의 비수술적 management에는 activity restriction, pessary, progesterone 등이 있다. Activity restriction의 타당성은 과학적으로 입증되지 않았으며 이득이 없다. Pessary는 국내에서는 거의 사용하지 않고, progesterone은 조산을 예방하기 위해 ACOG와 SMFM에서도 관리를 위한 알고리즘을 제시하고 있다(그림 2). 이전의 sPTB 병력이 있는 모든 여성에게는 임신 16주~36주까지 프로게스테론 예방 요법을 지속해야 한다.
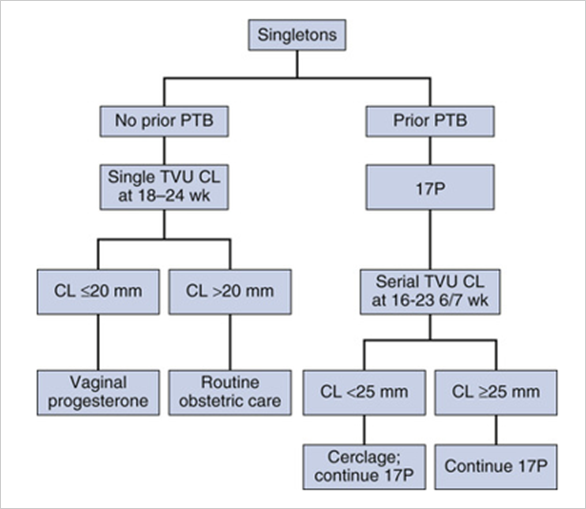
그림 2. Use of progesterone for prevention of preterm birth
(출처: GABBE’s Obstetrics 8th edition, Modified from SMFM publications committee and AJOG 2012;206[5]:376-86)
Short cervix에 대한 진단 및 관리에 대해 아직도 의견이 다양하며, 하나로 진단할 수 없는 복잡한 질병이다. 자궁경부는 임신과 분만 전반에 걸쳐 광범위한 변화를 겪는 복잡한 기관이며, 임신이 끝날 때까지 자궁 내부에 태아와 막을 유지하고 자연분만 또는 유도분만 중에 아기의 분만을 허용하는 중요한 변화를 겪는 핵심 구조이기 때문에 짧은 자궁경부의 관리는 항상 중요한 주제인 것 같다.
- Reference
-
- Society for Maternal-Fetal Medicine Publications Committee, with assistance of Vincenzo Berghella. Progesterone and preterm birth prevention: translating clinical trials data into clinical practice. Am J Obstet Gynecol. 2012;206(5):376–386.
- Committee on Practice Bulletins—Obstetrics, The American College of Obstetricians and Gynecologists. Practice bulletin no. 130: prediction and prevention of preterm birth. Obstet Gynecol. 2012;120(4):964–973.
- Landon MB, Galan HL, Jauniaux ER, Driscoll DA, Berghella V, Grobman WA et al. GABBE’s Obstetrics: Normal and problem pregnancies. 8th ed. Elsevier; 2021.
- Hoffman MK. Prediction and Prevention of Spontaneous Preterm Birth: ACOG Practice Bulletin, Number 234. Obstet Gynecol 2021; 138(6): 945-6.
- Owen J, Yost N, Berghella V, et al. Mid-trimester endovaginal sonography in women at high risk for spontaneous preterm birth. JAMA. 2001;286:1340–1348.
- Kurup M, Goldkrand JW. Cervical incompetence: elective, emergent, or urgent cerclage. Am J Obstet Gynecol. 1999;181:240.



